QUIZANNITAS: Ból krzyża – przyczyny, diagnostyka i leczenie
Ból krzyża, czyli ból dolnej części pleców, należy do najczęstszych dolegliwości zdrowotnych u dorosłych. Szacuje się, że większość osób przynajmniej raz w życiu doświadcza takiego epizodu. Może pojawić się nagle – na przykład po przeciążeniu – albo rozwijać się stopniowo przez dłuższy czas. Dobra wiadomość jest taka, że w większości przypadków ból krzyża nie oznacza poważnej choroby i można go skutecznie leczyć.
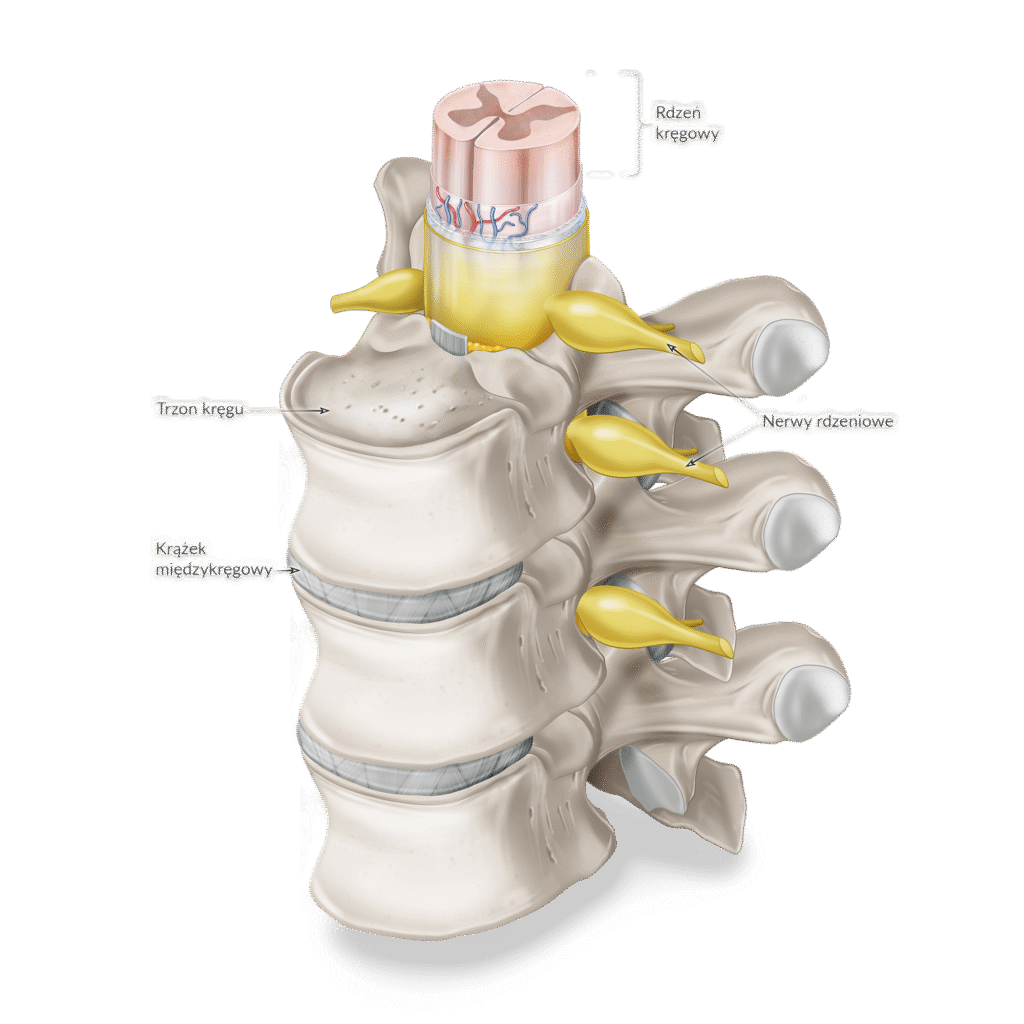
Skąd bierze się ból krzyża?
Ból krzyża może mieć wiele przyczyn, a u części pacjentów dolegliwości wynikają z nakładania się kilku czynników jednocześnie. Kręgosłup lędźwiowy jest strukturą, która każdego dnia przenosi znaczne obciążenia związane z chodzeniem, siedzeniem, schylaniem się, podnoszeniem przedmiotów czy pracą fizyczną. Nic więc dziwnego, że właśnie ta okolica bywa źródłem bólu.
Najczęściej przyczyną są tzw. dolegliwości nieswoiste, czyli takie, w których nie stwierdza się jednej choroby, lecz raczej przeciążenie tkanek, napięcie mięśni, osłabienie stabilizacji tułowia lub podrażnienie drobnych struktur kręgosłupa. To najczęstszy scenariusz – i zwykle dobrze rokujący.
Do wystąpienia bólu mogą przyczyniać się między innymi:
- długotrwałe siedzenie – szczególnie bez przerw na ruch i zmianę pozycji,
- mała aktywność fizyczna – osłabienie mięśni wspierających kręgosłup,
- nagłe przeciążenie – np. podniesienie ciężkiego przedmiotu bez przygotowania,
- powtarzalne ruchy wykonywane w pracy lub w domu,
- nadwaga i otyłość – zwiększające obciążenie układu ruchu,
- stres i napięcie psychiczne – które mogą nasilać napięcie mięśni i odczuwanie bólu,
- niewyspanie oraz przemęczenie,
- brak regeneracji po wysiłku.
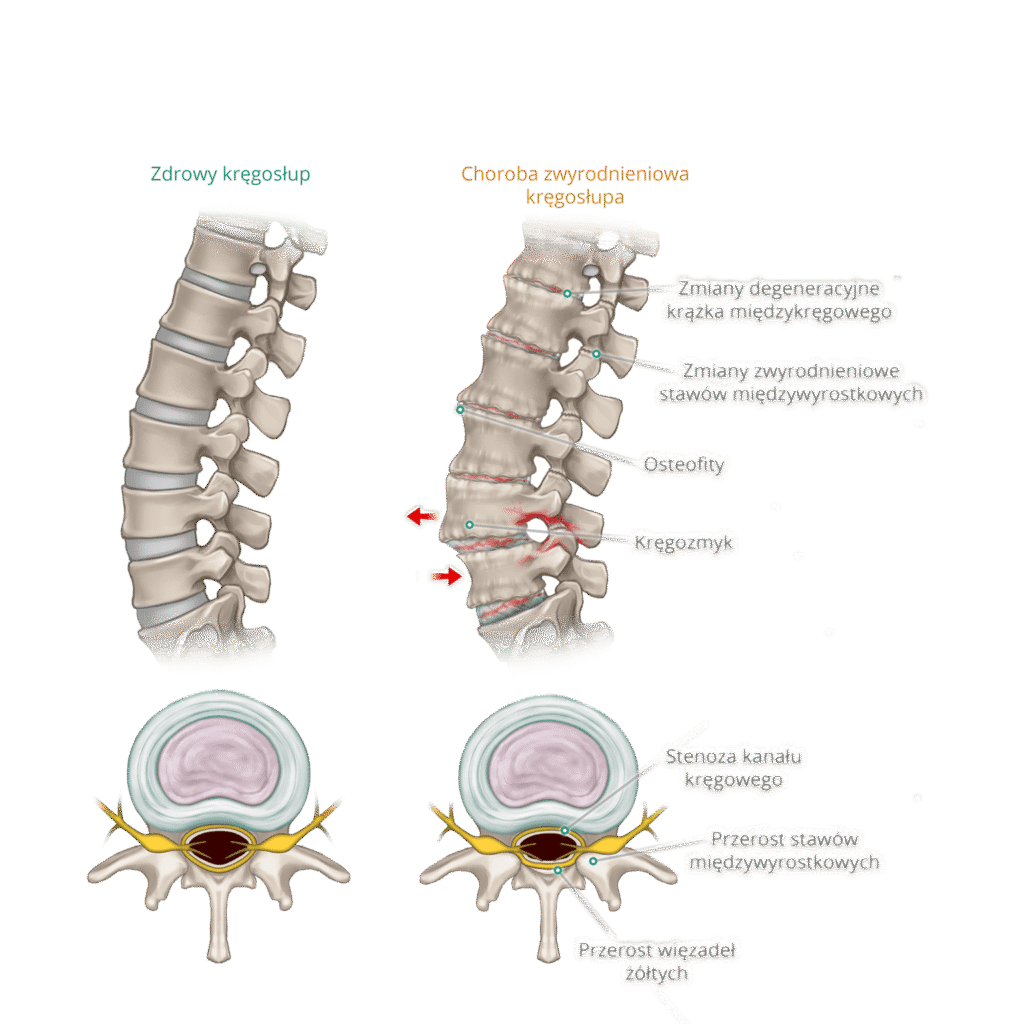
U części pacjentów znaczenie mają także zmiany zwyrodnieniowe związane z wiekiem. Dotyczą one krążków międzykręgowych, stawów międzykręgowych czy więzadeł. Warto jednak podkreślić, że takie zmiany są częste również u osób bez żadnych dolegliwości. Sam opis badania RTG lub rezonansu magnetycznego nie przesądza więc o przyczynie bólu.
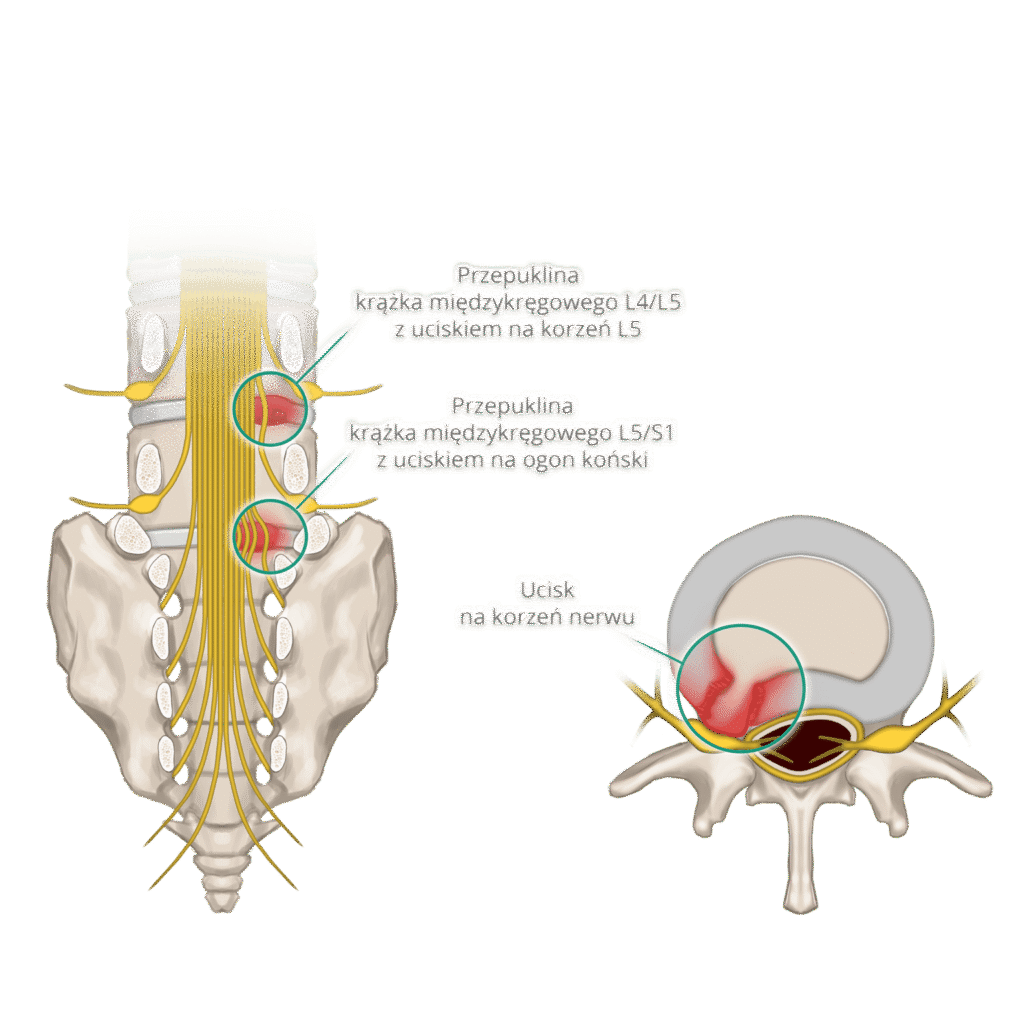
Czasami ból krzyża wiąże się z podrażnieniem lub uciskiem struktur nerwowych, co może powodować promieniowanie bólu do pośladka albo nogi, drętwienie, mrowienie czy osłabienie siły mięśniowej.
Rzadziej przyczyną są schorzenia wymagające pilnej diagnostyki, takie jak złamania, infekcje, choroby zapalne czy nowotworowe. Właśnie dlatego tak ważna jest ocena lekarska wtedy, gdy pojawiają się tzw. objawy alarmowe.
Ostry czy przewlekły – jaka jest różnica?
Ból ostry trwa zwykle do kilku tygodni i często ustępuje stopniowo przy odpowiednim postępowaniu. Ból przewlekły utrzymuje się dłużej, zwykle powyżej 3 miesięcy, i może wpływać na sen, nastrój, aktywność zawodową oraz jakość życia.
Im wcześniej wdrożone zostaną właściwe działania, tym większa szansa na szybki powrót do sprawności.
Co pomaga przy bólu krzyża? – leczenie i powrót do sprawności
Leczenie bólu krzyża zależy od przyczyny dolegliwości, czasu ich trwania oraz wpływu objawów na codzienne funkcjonowanie. U większości pacjentów najlepsze efekty przynosi połączenie kilku metod, a celem terapii jest nie tylko zmniejszenie bólu, ale także poprawa sprawności i zapobieganie nawrotom.
1. Aktywność zamiast unieruchomienia
Jeszcze kilka lat temu powszechnie zalecano leżenie w łóżku. Obecnie wiadomo, że w większości przypadków zbyt długi odpoczynek może wydłużać powrót do zdrowia. O ile lekarz nie zaleci inaczej, warto pozostać możliwie aktywnym i stopniowo wracać do codziennych obowiązków.
Pomocne mogą być:
- krótkie spacery,
- częsta zmiana pozycji,
- lekkie ćwiczenia rozciągające,
- unikanie długotrwałego siedzenia,
- stopniowe zwiększanie aktywności wraz z poprawą samopoczucia.
Ruch działa jak dobrze prowadzony remont – wzmacnia, porządkuje i przywraca funkcję.
2. Fizjoterapia i ćwiczenia terapeutyczne
Jednym z najważniejszych elementów leczenia jest odpowiednio dobrana fizjoterapia. Program ćwiczeń powinien być dopasowany do pacjenta, jego wieku, stylu życia, rodzaju pracy i nasilenia objawów.
Fizjoterapeuta może pomóc w zakresie:
- poprawy ruchomości kręgosłupa i stawów,
- wzmacniania mięśni brzucha, pleców i miednicy,
- nauki prawidłowych wzorców ruchowych,
- ergonomii pracy siedzącej i fizycznej,
- bezpiecznego powrotu do aktywności sportowej,
- zmniejszenia ryzyka nawrotów.
W wielu przypadkach regularne ćwiczenia dają lepszy efekt długoterminowy niż bierne metody leczenia.
3. Leczenie przeciwbólowe
Jeśli ból utrudnia poruszanie się, sen lub pracę, lekarz może zalecić leczenie farmakologiczne. Dobór leków zależy od wieku pacjenta, chorób współistniejących, innych przyjmowanych preparatów oraz charakteru bólu. Mogą być stosowane między innymi:
- leki przeciwbólowe,
- leki przeciwzapalne,
- preparaty zmniejszające napięcie mięśniowe,
- w wybranych przypadkach inne leki zalecone indywidualnie przez lekarza.
Nie należy stosować leków „na własną rękę” przez dłuższy czas. Nawet preparaty dostępne bez recepty mogą powodować działania niepożądane lub wchodzić w interakcje z innymi lekami.
4. Edukacja pacjenta
Zrozumienie mechanizmu bólu i poznanie zasad postępowania ma duże znaczenie terapeutyczne. Pacjent, który wie, co mu dolega i jak bezpiecznie wracać do aktywności, zwykle lepiej radzi sobie z problemem i szybciej odzyskuje sprawność.
Ważne elementy edukacji to:
- jak bezpiecznie podnosić ciężary,
- jak organizować stanowisko pracy,
- jak planować przerwy podczas siedzenia,
- kiedy odpocząć, a kiedy się ruszać,
- jak zapobiegać kolejnym epizodom bólu.
5. Leczenie przewlekłego bólu
Jeśli dolegliwości utrzymują się dłużej, potrzebne bywa szersze spojrzenie. Przewlekły ból może wpływać na nastrój, sen, koncentrację i codzienne relacje. W takich sytuacjach leczenie może obejmować również pracę nad snem, redukcją stresu, wsparciem psychologicznym czy terapią bólu przewlekłego.
To ważne, ponieważ przewlekły ból dotyczy nie tylko kręgosłupa, ale całego człowieka.
6. Kiedy potrzebna jest dalsza diagnostyka lub leczenie specjalistyczne?
Jeśli objawy nie ustępują, nawracają lub pojawiają się symptomy neurologiczne (np. drętwienie, osłabienie siły mięśniowej, promieniowanie bólu do nogi), lekarz może zdecydować o poszerzeniu diagnostyki oraz skierowaniu do odpowiedniego specjalisty.
W wybranych przypadkach rozważa się bardziej zaawansowane formy leczenia, jednak u większości pacjentów poprawę udaje się osiągnąć metodami zachowawczymi.
Kiedy ból krzyża wymaga pilnej konsultacji? – sygnały alarmowe
Choć większość epizodów bólu krzyża nie jest groźna, istnieją objawy, które wymagają szybkiego kontaktu z lekarzem.
Pilnie zgłoś się po pomoc, jeśli występują:
- osłabienie siły w nodze lub stopie,
- narastające drętwienie kończyn,
- problemy z oddawaniem moczu lub stolca,
- drętwienie w okolicy krocza,
- silny ból po urazie (upadek, wypadek),
- gorączka towarzysząca bólowi pleców,
- niezamierzona utrata masy ciała,
- ból budzący w nocy lub stale narastający,
- choroba nowotworowa w wywiadzie,
- brak poprawy mimo leczenia lub szybkie pogorszenie stanu.
Takie objawy nie zawsze oznaczają poważną chorobę, ale wymagają diagnostyki.
Czy trzeba od razu robić rezonans magnetyczny?
Nie zawsze. W wielu przypadkach badania obrazowe nie są konieczne na początku leczenia. Lekarz decyduje o ich potrzebie na podstawie wywiadu i badania neurologicznego. Jeśli występują sygnały alarmowe lub podejrzenie ucisku nerwów, diagnostyka może być poszerzona.
Najważniejsze do zapamiętania
Ból krzyża jest częsty, ale najczęściej możliwy do opanowania. Kluczowe znaczenie mają aktywność, właściwe leczenie i cierpliwość. Jeśli pojawiają się objawy alarmowe – nie zwlekaj z konsultacją.
W przypadku wątpliwości skontaktuj się z lekarzem lub fizjoterapeutą. Wczesna reakcja często pozwala szybciej wrócić do sprawności i codziennego komfortu.
autor: dr n. med. Arkadiusz Stęposz – specjalista neurolog
Rysunki kręgosłupa: www.najprosciejmowiac.pl
—————————————
